〒658-0032神戸市東灘区向洋町中3丁目2-2
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日・祝 |
|---|---|---|---|---|---|---|---|
| 8:30 - 11:30 | ● | ● | ● | ● | ● | ● | × |
| 16:00 - 19:00 | ● | ● | ● | × | ● | × | × |
休診日:木曜午後、土曜午後、日曜・祝日
毎週火曜日の16時〜18時に皮膚科専門医による診察を行っております。
混雑が予想されますので、受診をご希望の方は事前にお電話でご予約ください。
「アイランドセンター駅」徒歩3分
駐車場有
心房細動は不整脈の一種です。不整脈のページでもご説明した通り一口に「不整脈」といっても、脈が速くなるタイプの頻脈性不整脈、遅くなるタイプの徐脈性不整脈があり、さらにそれぞれに様々な不整脈がありますが、すべてが危険なものではありません。
しかしめまいや息切れなどの症状が強く、日常生活に支障をきたすもの、また、突然死や心不全の原因となる恐ろしい不整脈もあります。
中でも心房細動は加齢とともに増えることが分かっており、日本でも70万人以上の患者が存在すると推定されています。
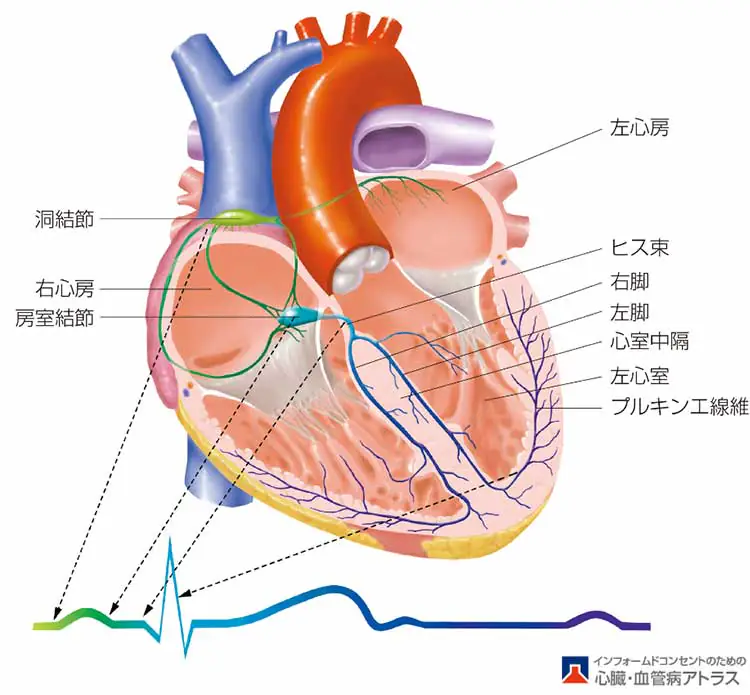
心房細動について知っていただくために、まず心臓が動く仕組みについて説明します。
心臓は心筋と呼ばれる筋肉から出来ていて、上下左右の4つの部屋に分かれています。心臓の上の2つの部屋(左・右)を「心房(しんぼう)」といい、下の2つの部屋(左・右)を「心室(しんしつ)」といいます。
心臓はこれら4つの部屋がタイミングよく収縮、拡張を繰り返すことで、血液を効率よく全身に循環させるポンプとして働いています。
心臓の筋肉(心筋)が収縮するには、まず発電所である右心房の「洞結節」からの電気刺激が筋肉へ伝えられ、心房と心室をつなぐ中継所である「房室結節」という部分を通り、左右の心室の筋肉へと伝わります。
この電気刺激が正常な場合、刺激は1分間に60~150回、規則正しく起こり、それにあわせてそれぞれの心房・心室も規則正しく収縮、拡張を繰り返しています。
一方で心房細動では、心房が細かく、速く、かつ不規則に動く頻脈性不整脈です。心房細動は高齢者で増加することから、心房の筋肉の一種の老化現象であると考えられています。
心房細動になると、心房がおおよそ1分間に300~500回も不規則に動いてしまい、一種のけいれん状態になります。この電気刺激はそのまま心室に伝えられるのではなく、中継所である「房室結節」で調整されるので心室はけいれん状態にはなりませんが、その興奮は毎分60~200回の頻度で不規則に伝わるため、心室の興奮を反映する心拍も不規則になります。
心房細動が原因であらわれる自覚症状としては、不規則な脈によって「どきどきする」、「胸が苦しい」、「階段や坂を上るのがきつい」、「息が切れやすい」、「疲れやすい」などが挙げられます。
ただ心房細動の自覚症状は非常に個人差が大きく、中には全く無症状の人もいます。
また心房細動は発作の回数が少ない初期に強く症状が出る傾向にあり、長く心房細動を患っているとむしろ症状が軽くなったり、感じなくなることもあります。特に高齢者の場合、これらの症状を「年のせい」と我慢してしまっているケースもありますので、注意が必要です。
当院にも、健康診断などの心電図で発見された「無症候性心房細動」の患者さんもよく来院されます。
心房細動ではそれ自体で命の関わることはありませんが、心房細動でもっとも恐ろしいことは、この病気が脳梗塞(心原性脳塞栓症)を引き起こしてしまうリスクを高めてしまうということです。心房細動がある人は心房細動の無い人と比べると、脳梗塞を発症する確率は約5倍と言われています。
心房細動になると、心房がけいれんするように小刻みに震えて規則正しい心房の収縮ができなくなります。このため心房内の血液の流れがよどむことにより、主に左心房の壁の一部に血の固まり(血栓)ができ、これがはがれて心臓内から動脈に沿って流れ、脳の中の大きな血管を突然詰まらせてしまうのが「心原性脳塞栓症」です。
心房細動が原因で起こる脳梗塞は、その他のタイプの脳梗塞(アテローム血栓性脳梗塞、ラクナ梗塞など)に比べて、突然大きな血管が詰まるため梗塞を起こす範囲が広く重症かつ場合によって命に関わるだけでなく、仮に一命を取りとめても言葉が出なくなったり手足の麻痺などの重篤な後遺症を残したりすることがあります。
脳梗塞の原因の15%が心房細動とも言われており、心房細動の治療はこの脳梗塞を未然に防ぐことが大きな目的となります。
心房細動は加齢によって発症リスクが増加することから、誰にでも起こりうる病気です。
加齢のほか、高血圧、心不全、心筋梗塞、狭心症、心臓弁膜症などの心臓に関連した病気だけでなく、糖尿病や睡眠時無呼吸症候群といった全身疾患、また生活習慣として飲酒や喫煙の習慣のある方は、心房細動の発症リスクが高くなります。
心房細動は不整脈の一種ですので、基本的に不整脈の検査の中で見つかります。
一般的には心電図検査が行われますが、より精密な検査としてホルター心電図検査や心エコー検査、CT検査などが実施される場合があります。
心房細動の治療目的は大きく分けて、
の3つが挙げられます。
まずは薬物療法が治療の第一選択です。
主には、脈の乱れをもとに戻す「リズムコントロール治療」、心拍数(脈の数)を減らすための「心拍数(レート)コントロール治療」、そして血栓を起こさないために血液をサラサラにする「抗凝固療法」があり、それぞれ患者さんの状態により適した治療薬が選択されます。
もちろん患者さん毎に効果が得られやすい治療、効きにくい治療、また副作用の出方も異なりますので、専門医による適切な管理が重要です。
薬物療法以外には、カテーテルアブレーションと呼ばれる内科的治療と心房細動手術と総称される外科的治療があります。
カテーテルアブレーションとは、血管にカテーテルと呼ばれる細い管を入れ、心臓の内壁を焼灼して心房細動の原因となっている電気回路を遮断することでリズムを元に戻す治療法です。
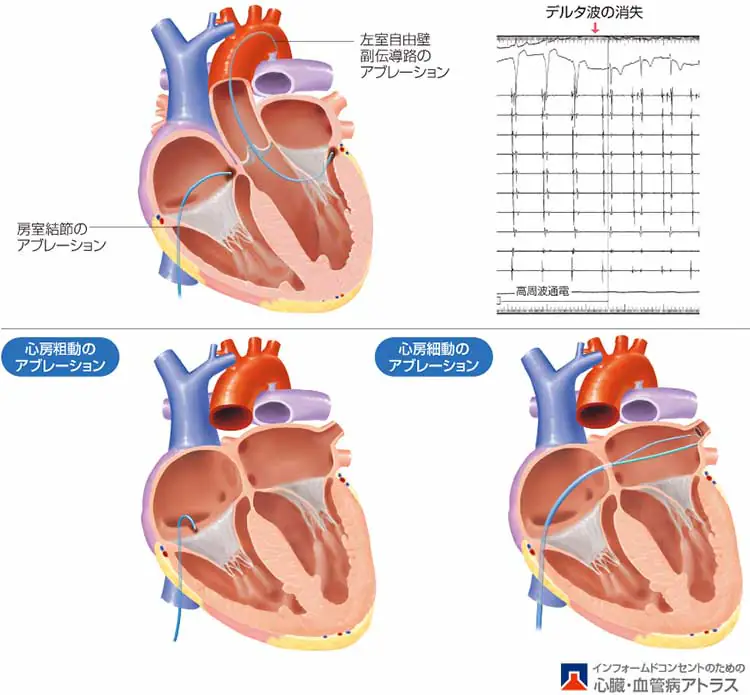
メイズ手術やラディアール手術に代表される心房細動手術は、全身麻酔下に開胸し、心臓の内壁・外壁に伝導ブロックを作ることでリズムを元に戻す治療法です。
弁膜症を合併している方や血栓症の既往がある方が適応となります。
こういった手術が必要だと判断した場合は、適切な専門の医療機関をご紹介いたします。
心房細動は特に高齢者ではよくみられる病気ですが、適切な治療が行われないと命に係わる重大な脳梗塞を発症してしまったり、一命を取りとめたとしても麻痺や言葉の問題など強い後遺症が残ったりするなど、後の生活に大きな影響を与えてしまいます。
こういった事態にならないようまずは心臓にかかる負荷を小さくするために、食事や運動、禁煙、睡眠などの生活習慣の見直しが大切です。また心房細動のリスクが高まってしまう高血圧や心臓弁膜症などの心疾患や、糖尿病や睡眠時無呼吸症候群といった疾患がもしあれば、それらを治療することも重要です。
そのうえで、心房細動に対する薬物療法、抗凝固療法といった治療について、患者さんの状態に合わせて選択していきます。
こういった治療は根治のための治療ではないので、専門医の管理のもと継続していくことが何よりも大切です。途中で中断してしまうことのないよう、信頼できる主治医に相談しながら治療を進めていきましょう。






〒658-0032神戸市東灘区向洋町中3丁目2-2
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日・祝 |
|---|---|---|---|---|---|---|---|
| 8:30 - 11:30 | ● | ● | ● | ● | ● | ● | × |
| 16:00 - 19:00 | ● | ● | ● | × | ● | × | × |
休診日:木曜午後、土曜午後、日曜・祝日
毎週火曜日の16時〜18時に皮膚科専門医による診察を行っております。
混雑が予想されますので、受診をご希望の方は事前にお電話でご予約ください。
「アイランドセンター駅」徒歩3分
駐車場有
電話でのお問い合わせが大変多くなっており、十分にご対応ができない状況でございます。
新規診察予約や予約の変更、発熱外来の受診については下記ボタン『24時間かんたんWeb予約』をご利用ください。
お電話でのご連絡は診療時間内にお願いいたします。
院内の状況により、お電話に出られない場合がございますが
何卒ご了承いただけますと幸いです。